高齢で涙が出る原因と対策|眼科専門医が教える結膜弛緩症も含む完全ガイド
高齢になると涙が止まらなくなる?原因と治療を眼科専門医が徹底解説(結膜弛緩症も詳しく解説)
「最近、涙が勝手に出てくる」「外に出ると涙が流れて前が見えない」——。
高齢の患者さんから寄せられる相談の中で、「涙が出る(流涙:りゅうるい)」という症状は非常に多いものです。
年齢とともに涙の量や質、まぶたの機能、涙の通り道の状態は変化します。
そのため、若い頃は何もなかったのに、60代、70代、80代と年齢を重ねるにつれ、涙のトラブルが生じやすくなっていきます。
しかし「高齢だから仕方ない」と我慢する必要はありません。
涙が出る原因は特定できることが多く、原因に合った治療を行えば改善が期待できるケースがほとんどです。
この記事では、眼科の専門的な視点から、
-
・高齢者に多い「涙が出る」6つの原因
-
・自分でチェックできるサイン
-
・放置するリスク
-
・有効な治療方法
-
・当院での診察の流れ
を、わかりやすく丁寧に解説していきます。
目次
- 高齢者に多い「涙が出る」6つの原因
- ① 乾燥による反射性流涙 — 高齢者ドライアイ
- ② 涙道の詰まり(鼻涙管閉塞)
- ③ まぶたのゆるみ(外反・内反)
- ④ アレルギーや結膜炎による流涙
- ⑤ 結膜弛緩症(けつまくしかんしょう)
- ⑥ 涙腺の病気(まれだが注意)
- 自分でできるセルフチェック
- 眼科での診察の流れ(当院の場合)
- まとめ — 高齢者の“涙が出る”症状は治療できる
高齢者に多い「涙が出る」6つの原因
高齢者の流涙の原因は複数ありますが、以下の6つが代表的です。
- 1.ドライアイ(乾燥)
- 2.涙道(鼻涙管)のつまり
- 3.まぶたのゆるみ(内反・外反)
- 4.アレルギーや結膜炎などの炎症
- 5.結膜弛緩症(けつまくしかんしょう)
- 6.涙腺の病気(まれ)
ここでは、臨床で特に多い順に詳しく解説します。
とくに5.結膜弛緩症は見逃しやすい原因ですので必見です!
① 乾燥による反射性流涙 — 高齢者ドライアイの典型パターン
「涙が出るのにドライアイ?」と思われがちですが、高齢者の流涙の最も多い原因がこの 反射性流涙 です。
高齢になると涙の質が低下し、年齢とともに、涙の中に含まれる“油層”や“ムチン層”が減少し、涙が安定しにくくなります。その結果、目の表面が乾きやすくなり、体が「乾燥して危険!」と判断して大量の涙を分泌します。
乾燥 → 脳が危険信号 → 涙を大量に分泌、という仕組みで涙があふれます。
症状の特徴
-
・風に当たると涙がボロボロ出る
-
・読書やスマホ・テレビで悪化する
-
・コンタクトをしていないのに乾く
-
・室内では平気でも外出で涙が止まらない
このタイプは、涙点を塞ぐ治療をいきなりすると逆に不快感が強くなり失敗しやすいため、まずはドライアイの改善が優先です。
治療方法
-
・ヒアルロン酸点眼

-
・ムチン分泌促進点眼
-
・涙点プラグ(涙をためる治療)
-
・環境調整(加湿器、まばたきの意識)
適切な治療を行うと、涙があふれる症状は自然と落ち着いていきます。
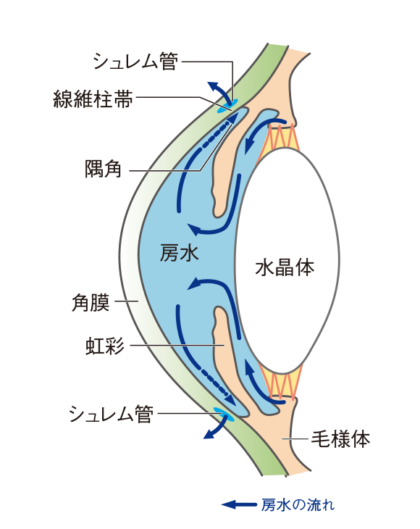
② 涙道の詰まり(鼻涙管閉塞)
涙は、
-
1.目の表面
-
2.涙点(まぶたの内側にある小さな穴)
-
3.涙道
-
4.鼻
へと流れていく仕組みです。
高齢になると、この涙道が細くなったり詰まったりして、涙が鼻へ落ちずにあふれ出す状態になります。これが「涙道閉塞(鼻涙管閉塞)」です。
症状
-
・片目だけ涙が多い
-
・目やにが増えた
-
・いつも頬が濡れている
-
・室内でも外でも涙が止まらない
-
・目薬が鼻のほうに流れていかない
特に「片側だけ」の症状は涙道閉塞を強く疑います。
原因
-
・加齢による組織の変化
-
・慢性炎症
-
・以前の眼科手術後
-
・外傷
-
・鼻の構造
治療方法
(1)涙道洗浄
洗浄液を流し込み、軽度の詰まりであれば改善します。
(2)涙点拡大術
涙点が狭い場合に行う治療です。
(3)涙道内視鏡治療(涙道チューブ挿入術)
細いカメラで涙道内部を確認しながら治療するため、再発が少なく、短時間で終わるため高齢者にも負担が少ない方法です。
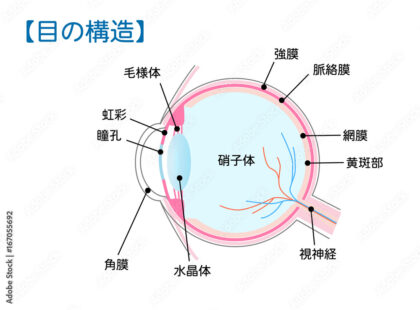
③ まぶたのゆるみ(外反・内反)
高齢になると、まぶたを支える筋肉や腱が弱くなり、以下のような状態が起こります。
● 眼瞼外反(がんけんがいはん)
まぶたが外側にめくれる状態。
涙点が正常な位置にないため、涙がうまく吸い上げられずに流れてしまいます。
● 眼瞼内反(がんけんないはん)
まぶたが内側に入り込み、まつげが目に当たる状態。
常に刺激されることで涙が止まりません。
● このタイプの特徴
-
・ゴロゴロ感が強い
-
・まつげが当たる
-
・特に高齢男性に多い
-
・屋外で涙が止まらない
-
・目の周りが赤くただれる
● 治療方法
軽度:
-
点眼治療
-
皮膚テープで矯正(応急処置)
しっかり治すには:
-
外反症手術
-
内反症手術
手術といっても短時間で終わり、回復も早く、改善率が高い治療です。
④ アレルギーや結膜炎による流涙
高齢者にもアレルギー性結膜炎は起こり、涙が増えます。
また、細菌性結膜炎、ウイルス性結膜炎でも涙が増えるのが特徴です。
● 典型症状
-
・かゆみ
-
・充血
-
・目やに
-
・朝のまつげの固まり
● 治療
-
・抗アレルギー点眼
-
・抗菌薬点眼
-
・ステロイド点眼(医師管理下)
-
・原因物質(花粉・ハウスダスト)の回避
⑤ 結膜弛緩症(けつまくしかんしょう)
高齢者の「涙が止まらない」症状で、
実は非常に多いのに、一般の方があまり知らないのが 結膜弛緩症(けつまくしかんしょう) です。
● 結膜弛緩とは?
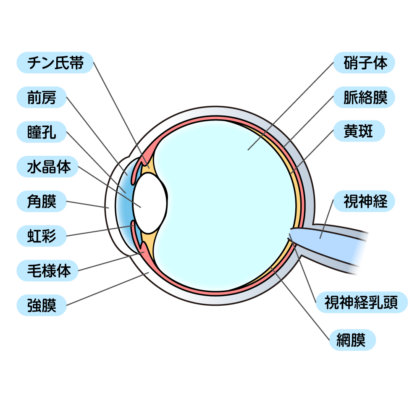
白目(結膜)が加齢により“たるんで”しまい、
余った結膜が涙の流れを邪魔してしまう状態です。
濡れた布を置くと周囲の水が流れにくくなるのと同じで、
たるんだ結膜が涙の排水路を塞いでしまい、涙があふれてしまう のです。
● 高齢者で増える理由
結膜は年齢とともに弾力を失い、ゆるむ性質があります。
乾燥や炎症も追い打ちをかけ、進行して涙の流れを妨げます。
● 典型的な症状
-
・常に涙が目に溜まる
-
・まばたきしても涙が流れない
-
・下まぶたの内側に“ぶよぶよ”した白目が見える
-
・ゴロゴロ感
-
・夕方になると特に涙が増える
-
・涙道は開いているのに涙が流れないと言われた
**「涙道洗浄をしたが改善しない」**という方は、結膜弛緩が原因であることが非常に多いです。
● 治療:余った結膜を整える手術が効果的
軽症:
-
・点眼治療
-
・乾燥対策
-
・アレルギー治療(炎症を減らす目的)
根本治療:
-
結膜弛緩症手術
余った結膜を適切に処理し、涙の通りを改善することで
「長年悩んでいた涙目がすっきり治った」という患者さんが多い治療です。
手術は日帰りで行えるため、高齢者にも負担が少ないのが特徴です。当院でも手術を行っておりますので、お気軽にご相談下さい。
⑥ 涙腺の病気(まれ)
涙腺の腫瘍や炎症により涙の分泌が乱れることがあります。片側だけの症状が強い場合は注意が必要です。
自分でできるセルフチェック
以下に当てはまれば、眼科受診をおすすめします。
-
・片側だけ涙が多い
-
・目やにが増えている
- ・外に出ると涙が止まらない
-
・まぶたのたるみを感じる
-
・白目の“ぶよぶよ”が気になる(結膜弛緩)
-
・点眼をしても改善しない
-
・視界が涙でにじむ
-
・慢性的に涙があふれる
特に
「涙道は問題ないと言われたのに涙が止まらない」
という場合、結膜弛緩症が非常に疑わしいです。
当院での診察の流れ
-
・問診
症状の起こり方、片側か両側か、時間帯の変化などを確認。 -
・ドライアイ検査
涙の量と質、角膜表面の状態をチェック。 -
・涙道検査(涙道通水)
涙の通り道が詰まっているかどうかを確認。 -
・まぶたの位置・機能の検査
外反・内反・たるみを評価。 -
・結膜弛緩の評価
白目の“たるみ”の有無は非常に重要。 -
・治療方針の決定
症状に合わせて、点眼・処置・手術を組み合わせます。
まとめ — 高齢者の“涙が出る”症状は治療できる
高齢者の流涙原因は6つあります:
- 1.ドライアイ
- 2.涙道閉塞
- 3.まぶたのゆるみ
- 4.アレルギー
- 5.結膜弛緩症
- 6.涙腺の病気
特に結膜弛緩症は見落とされやすく、「涙道は問題ないのに涙が止まらない」場合の多くを占めます。 原因が特定できれば改善可能ですので、我慢せず眼科で相談してください。
高齢者の流涙は、原因さえ特定できれば改善できる可能性がある症状です。
長年我慢している方も、ぜひ一度ご相談ください。
関連リンク